Infecções Ósseas Relacionadas a Fratura
A Revolução da Impressão 3D em Cirurgias Ortopédicas
novembro 21, 2025Fraturas Distais do Femur
novembro 21, 2025As Infecções Ósseas Relacionadas a Fratura (IORF), também conhecidas como osteomielite pós-traumática, representam uma complicação grave e desafiadora no tratamento de fraturas. Embora a incidência geral seja relativamente baixa em fraturas fechadas (cerca de 1% a 2%), ela se torna dramaticamente mais comum em fraturas expostas, onde a pele e os tecidos moles são violados, expondo o osso ao ambiente externo e a contaminação. Nesses casos, a taxa de infecção pode variar de 5% a mais de 50%, dependendo da gravidade da lesão, conforme a classificação de Gustilo e Anderson. A epidemiologia da IORF está intrinsecamente ligada à energia do trauma e à extensão do dano tecidual; fraturas com grande destruição muscular e má cobertura de partes moles possuem um risco significativamente maior, exigindo intervenção cirúrgica de emergência com desbridamento rigoroso.
A principal via de contaminação na IORF é a introdução direta de bactérias no local da fratura durante o trauma, especialmente em fraturas expostas. O agente patogênico mais frequentemente isolado é o Staphylococcus aureus (incluindo cepas resistentes à meticilina, MRSA), seguido por estafilococos coagulase-negativos e, em casos de contaminação ambiental ou feridas altamente sujas, por bacilos Gram-negativos como Pseudomonas aeruginosa e Enterobacter spp. A formação de biofilme sobre o material de osteossíntese (placas, hastes, parafusos) é um mecanismo crucial na persistência da IORF, protegendo as bactérias da ação dos antibióticos e das células do sistema imune do hospedeiro, tornando a erradicação da infecção muito difícil sem a remoção do implante.
O tratamento da IORF é complexo e exige uma abordagem multidisciplinar que combina intervenção cirúrgica e terapia antimicrobiana prolongada. O pilar do tratamento cirúrgico é o desbridamento agressivo e repetido de todo tecido necrótico e contaminado, seguido pela estabilização da fratura e, frequentemente, a remoção do material de osteossíntese contaminado (se a fratura estiver estável ou se puder ser estabilizada por outros meios, como fixadores externos). Em muitos casos, é necessária a reconstrução do defeito ósseo e de partes moles utilizando técnicas como enxertos ósseos e retalhos. A antibioticoterapia deve ser iniciada empiricamente (de amplo espectro) e ajustada com base na cultura e antibiograma, sendo administrada por via intravenosa por um período inicial, seguida por longos meses de tratamento oral, geralmente de 6 a 12 semanas no total.
O prognóstico para pacientes com IORF é notoriamente reservado e está diretamente relacionado à rapidez do diagnóstico, à eficácia do desbridamento cirúrgico e à virulência do patógeno. Mesmo com tratamento ideal, a IORF acarreta alto risco de falha na consolidação (pseudoartrose), necessidade de múltiplas cirurgias, comprometimento funcional do membro. O objetivo final é a erradicação completa da infecção, a consolidação da fratura e a restauração máxima da função.
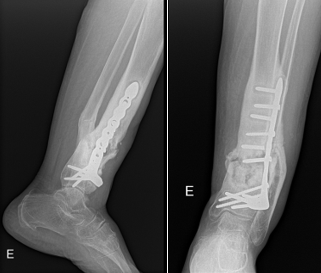
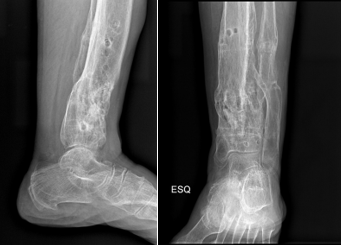
Figura 1: Paciente submetida a tratamento cirúrgico de fratura da região distal da tíbia evoluindo com ausência de consolidação óssea (pseudoartrose) associado infecção óssea (osteomielite crônica). Submetida a tratamento cirúrgico com retirada do implante ortopédico, colocação de Fixador Externo Circular, tratamento da infecção óssea com colocação de cimento ortopédico com antibiótico seguido de colocação de enxerto ósseo da crista ilíaca com correção da deformidade angular, consolidação da pseudoartrose e tratamento da infecção óssea.
Referência:
Borenstein, N. et al. Bacterial biofilm: a major hurdle in fracture-related infection. Frontiers in Microbiology, v. 14, p. 1-13, 2023.
Robling, M. et al. Principles of treatment in fracture-related infection: recommendations from a consensus-group. Injury, v. 53, n. 4, p. 1195-1200, 2022.
Metsemmakers, WJ. et al. Infection-related fracture: definitions, classifications, and proposed treatment guidelines. Journal of Orthopaedic Research, v. 39, n. 5, p. 949-959, 2021.
